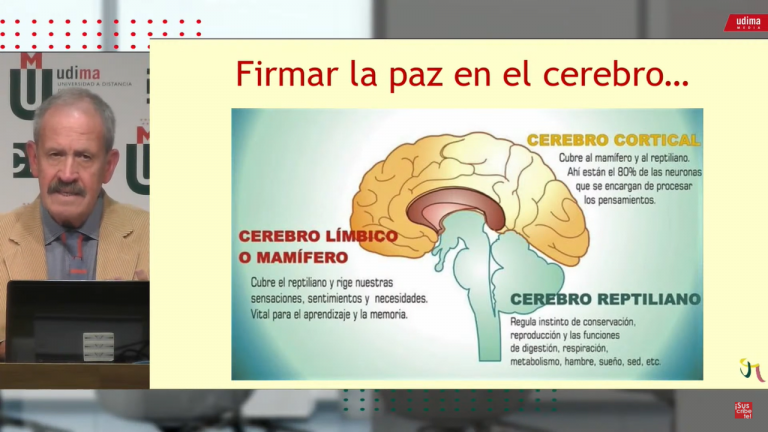
El trauma psíquico y «la silla de Marañón»
«Voy a comenzar con una provocación: el 100% de mis pacientes en la consulta psiquiátrica en psicoterapia presentan una experiencia traumática, directamente relacionada con su sintomatología». La frase, que luego matizó a «la mayoría», es del psiquiatra y pscoterapeuta José Luis Marín. Fundador y presidente de honor de la Sociedad Española de Medicina Psicosomática y…